長期致力於推廣社會議題繪本的
兒童文學博士幸佳慧,
因罹患壺腹癌於 2019 年 10 月過世,
聽到「壺腹癌」,你可能會覺得很陌生,
壺腹是哪個器官?怎麼沒聽過呢?
是的,這是個少見但發生率正在上升的癌症。
「壺腹」位於我們的肚子裡,
藏在我們消化道裡。在消化道裡頭,
解剖構造最複雜的非十二指腸莫屬,
因為這屬「消化重地」,
需要匯集胰液、膽汁等消化液進入十二指腸。
而所謂的「壺腹」(Ampulla of Vater),
就是「膽道」與「胰管」交會之處,
總膽管最末端兩公分,
之後這段交合處會穿進十二指腸內,
膽汁和胰液就能流進十二指腸。

當然,我們的膽汁、胰液
並不是靠重力持續流進十二指腸的,
而是在我們吃東西之後
才會加入十二指腸參與消化。
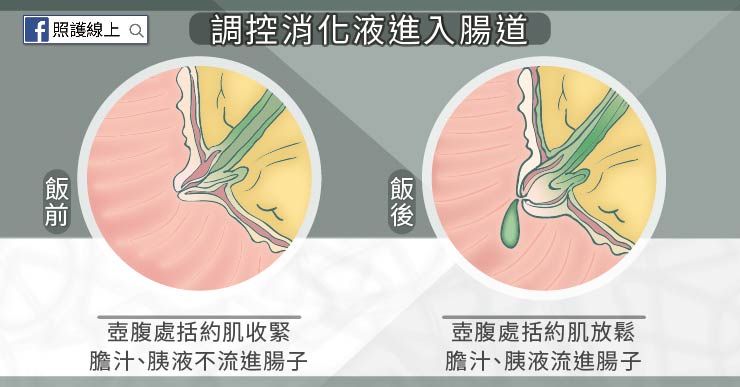
因此壺腹處有一圈括約肌
(奧迪氏括約肌,Sphincter of Oddi),
平時透過複雜的神經及荷爾蒙調控,
這圈括約肌是收縮緊閉的,
不讓膽汁、胰液流進腸子,
也可防止腸子食糜往膽道、胰管竄。
到了需要時才會放鬆,讓膽汁、胰液加入十二指腸。
壺腹既然長在消化道的樞紐處,
萬一這裡長出了癌症就很棘手,
癌細胞要前往膽道、肝臟、胰臟、小腸都很快。
目前壺腹癌並不算常見的癌症,
發生率相對來講還算低,
多出現於 40 幾到 60 幾歲的病人身上。
除了黃疸,還有 5 種症狀...
想想看,
我們一直說壺腹能調控膽汁、胰液進入十二指腸,
那假使這裡長了腫瘤,就會阻塞膽汁的流動,
患者容易表現膽汁阻塞的症狀。
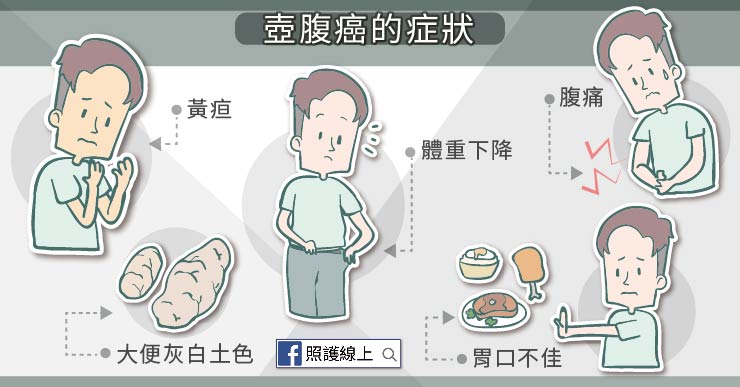
因此壺腹癌患者最常見的症狀就是黃疸,
約七成患者都曾出現黃疸的症狀。
另外還可能有以下症狀:
1. 大便是灰白土色
2. 逐漸體重下降
3. 腹痛,在上腹或右上腹處悶痛
4. 狀況更嚴重時可能表現背痛
5. 胃口不佳、噁心嘔吐
由於患者大多是先表現黃疸,
一般會依循診治成人黃疸的方式來找尋病因
醫師常會先安排腹部超音波,
找找看黃疸的原因。
當看到膽道擴張、胰管擴張的狀況,
醫師會進一步安排腹部電腦斷層檢查。
這時若找到壺腹處腫瘤,
可以同時評估是否有淋巴結轉移,
或是轉移到腹內其他器官。
假使膽道阻塞的原因尚不明顯,
可以考慮內視鏡逆行性膽胰攝影,
或經皮穿肝膽道攝影等方式,
更確定膽道與胰管阻塞的原因。
確定診斷後,
要了解壺腹癌的分期:
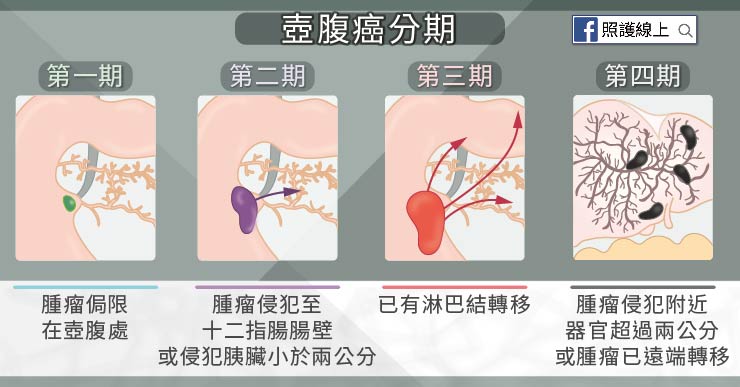
◇ 壺腹癌第一期
腫瘤侷限在壺腹處,沒有淋巴結或遠端轉移
◇ 壺腹癌第二期
腫瘤侵犯至十二指腸腸壁,
或侵犯胰臟小於兩公分,
但沒有淋巴結或遠端轉移
◇ 壺腹癌第三期
已有淋巴結轉移,尚未遠端轉移
◇ 壺腹癌第四期
腫瘤侵犯附近器官超過兩公分以上,或腫瘤已遠端轉移。
我們要怎樣治療壺腹癌呢?
若評估認為這是可以切除的壺腹癌,
患者需要經歷腹部的大手術
–「胰十二指腸切除術」。
與化學治療、放射治療等其他療法相比,
手術切除是最重要的!
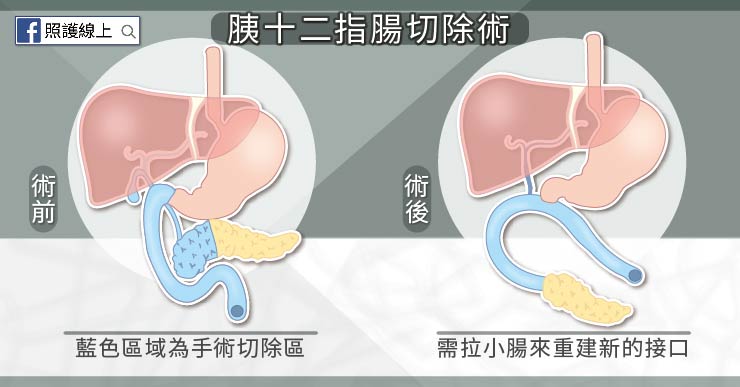
然而,胰十二指腸切除術不像切除闌尾、膽囊,
而是要切除許多器官。
壺腹這地方位於膽管胰管進入十二指腸的交會處,
解剖構造複雜,等於位在樞紐處,
不能夠「只開刀拿掉壺腹」。
一但要用手術切除腫瘤,
我們需要切掉總膽管、膽囊、
胰頭、十二指腸、部分的胃。
把這裡做完整切除後,還要重建。
拿小腸來與殘存的膽道、胰管、和胃做出新的接口,
腸胃道才能順利運行,消化液才能流進小腸內。
胰十二指腸切除術也被稱為「Whipple’s operation」,
若在手術中保留胃的幽門處,
則稱為 PPPD
(pylorus preserving pancreaticoduodenectomy)。
不管是否保留幽門,
胰十二指腸切除術都是非常複雜的手術,
想想看,破壞後還要重建,
術後總有一定比率的患者
會遇上胰液滲漏、膽汁滲漏等併發症。
要進入手術前,
醫師需要評估患者的營養狀態。
因為壺腹癌病人可能會有一段時間
已無法好好進食了,
體力早已逐漸流失,很難接受一場大手術。
若有必要,需先用靜脈營養補充再動手術。
手術前若有黃疸等膽汁淤積狀況,
要注意是否已經造成膽管炎,
或是影響了凝血功能。
如果有,要考慮術前先引流膽汁,
並補充維生素K。
目前手術是治療壺腹癌最主要的方式。
未經授權,請勿轉載! (責任編輯 / Kaedy )
(首圖來源 / chiahui.hsing facebook )
【想看更多,歡迎追蹤我們】
- 照護線上網站:https://www.careonline.com.tw/
- 照護線上粉絲專頁:https://www.facebook.com/careonlinetw/
- 照護線上LINE官方帳號:https://line.me/R/ti/p/%40careonline

 發表
發表


 我的網誌
我的網誌


